Starowzroczność (Prezbiopia) – Fizjologia, Diagnoza i Nowoczesne Metody Korekcji
Starowzroczność, medycznie nazywana prezbiopią (lub starczowzrocznością), to naturalny proces fizjologiczny, który dotyczy niemal każdego z nas po 40. roku życia. Poniższy artykuł przybliża mechanizmy powstawania tej zmiany, jej rosnącą skalę w starzejącym się społeczeństwie oraz – co najważniejsze – spektrum dostępnych współcześnie metod korekcji.
Czym jest prezbiopia i dlaczego powstaje?
- Definicja i objawy. Prezbiopia występuje, gdy fizjologiczna, związana z wiekiem redukcja zakresu akomodacji oka osiąga punkt krytyczny. Jest to moment, w którym – przy optymalnej korekcji wzroku do dali – naturalna zdolność oka do wyostrzania obrazu z bliska staje się niewystarczająca do zaspokojenia indywidualnych potrzeb wzrokowych pacjenta (np. czytania czy obsługi smartfona).
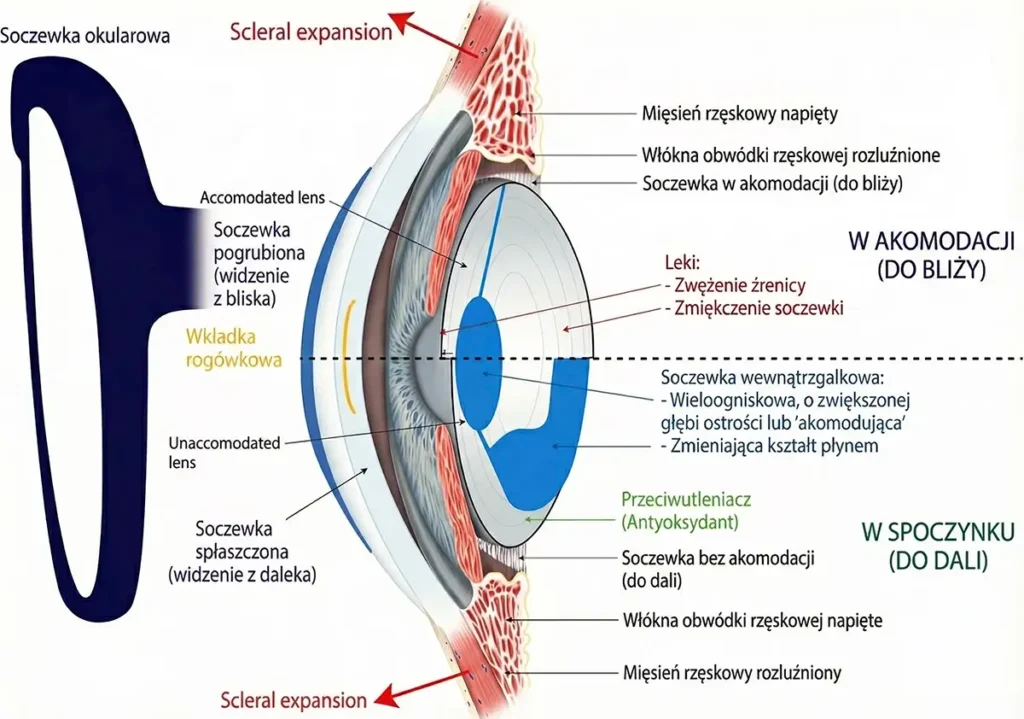
- Mechanizm zmian. Zgodnie z teorią Helmholtza, główną przyczyną jest stopniowe twardnienie soczewki wewnątrzgałkowej oraz zmiany w ciele rzęskowym. Z biegiem lat soczewka traci elastyczność, a aparat akomodacyjny nie jest w stanie efektywnie zmieniać jej kształtu. Jak zauważono w Raporcie Światowej Organizacji Zdrowia (WHO) na temat widzenia (2019): „starzenie się jest głównym czynnikiem ryzyka wielu chorób oczu. Częstość występowania starczowzroczności, zaćmy, jaskry i zwyrodnienia plamki żółtej związanego z wiekiem gwałtownie wzrasta wraz z wiekiem”.
- Warto wiedzieć: Istnieje zjawisko zwane pseudoakomodacją. Opisuje ono sytuację, w której osoba starsza nadal widzi z bliska mimo braku rzeczywistej akomodacji soczewki (np. dzięki głębi ostrości przy wąskiej źrenicy).
Skala problemu i wpływ na życie
Prognozy demograficzne – w stronę 4 miliardów. Prezbiopia to wyzwanie o skali globalnej. Oczekuje się, że populacja osób zmagających się z tym problemem wzrośnie z szacowanych niedawno 2,1 miliarda do ponad 4 miliardów ludzi w roku 2050. Oznacza to, że za ćwierć wieku problem ten będzie dotyczył około 40% światowej populacji.
Przy tak dynamicznie rosnącej średniej długości życia, seniorzy prowadzą coraz bardziej aktywny tryb życia, poświęcając więcej czasu na aktywność fizyczną i intensywne korzystanie z urządzeń cyfrowych, co stawia przed ich wzrokiem nowe wymagania.
Wpływ ekonomiczny i społeczny. Zwiększona częstość występowania starczowzroczności niesie ze sobą istotne implikacje nie tylko medyczne, ale i ekonomiczne. Niekorygowana wada wpływa na różne aspekty jakości życia, w tym:
- Wydajność w pracy i utrzymanie aktywności zawodowej.
- Dobre samopoczucie psychiczne i pewność siebie.
- Interakcje społeczne i niezależność finansową.
Nowy Standard Opieki (wg Światowej Rady Optometrii).
W odpowiedzi na te wyzwania, Światowa Rada Optometrii (WCO) zdefiniowała nowoczesny standard opieki oparty na dowodach, który wykracza poza samo przepisanie okularów. Składa się on z trzech głównych elementów:
- Łagodzenie (Mitigation): Edukacja pacjentów jeszcze przed wystąpieniem objawów. Specjaliści powinni informować o starzeniu się oka podczas rutynowych wizyt, zachęcając do regularnych badań w celu wczesnego wykrycia zmian.
- Pomiar (Measurement): Kompleksowa ocena stanu pacjenta przy użyciu zarówno metod subiektywnych (wywiad o potrzebach), jak i obiektywnych (badanie kliniczne).
- Zarządzanie (Management): Oferowanie spersonalizowanych interwencji (okulary, soczewki, zabiegi), które zaspokajają indywidualne potrzeby wzrokowe i stylowe, poprawiając jakość życia obecnie i w przyszłości.
Diagnostyka i świadomość pacjenta.
Współczesna diagnostyka musi zmierzyć się z niską świadomością społeczną. Statystyki pokazują, że tylko 11% dorosłych dowiaduje się o prezbiopii od swojego specjalisty, zanim wystąpią u nich objawy.
Tymczasem badania wskazują, że pacjenci chcieliby być informowani o nadchodzących zmianach z dużym wyprzedzeniem – nawet 5–10 lat wcześniej. Oczekują jasnego komunikatu o konieczności regularnych badań, aby móc przygotować się na zmiany w widzeniu. Dlatego tak ważne jest, aby diagnoza opierała się na dialogu i indywidualnych potrzebach, a nie tylko na tabelach wieku.
Przegląd metod korekcji.
Ponieważ jedna opcja rzadko odpowiada wszystkim potrzebom środowiskowym i stylowi życia, kluczowe jest wypróbowanie z pacjentem różnych podejść.
- Okulary i soczewki kontaktowe:
- Okulary: Najpopularniejszym wyborem są soczewki progresywne, oferujące płynne przejście mocy, a także okulary dwuogniskowe i do czytania.
- Soczewki kontaktowe: Dostępne są soczewki multifokalne oraz system monowizji. Nowoczesne konstrukcje multifokalne zyskują przewagę, oferując lepsze widzenie obuoczne.
- Chirurgiczne techniki rogówkowe.
Obejmują laserową korekcję (LASIK, PRK, SMILE) oraz wkładki rogówkowe:
- Częstą strategią jest wytworzenie monowizji
- Procedury PresbyLASIK zmieniają kształt rogówki, by zwiększyć głębię ostrości, co może jednak wpływać na kontrast widzenia.
- Soczewki wewnątrzgałkowe (IOL).
Stosowane przy operacji zaćmy lub refrakcyjnej wymianie soczewki:
- Soczewki trifokalne: Widzenie do dali, bliży i odległości pośrednich.
- Soczewki EDOF: Wydłużona głębia ostrości z mniejszym ryzykiem efektów halo/glare.
- Farmakologia i nowe technologie:
- Krople do oczu: Miotyki zwężające źrenicę (efekt „pinhole”) to nowa, tymczasowa metoda nieinwazyjna.
- Zabiegi na twardówce: mikroporacja laserowa, mająca na celu przywrócenie biomechaniki akomodacji.
Podsumowanie.
W związku ze wzrostem częstości występowania tej choroby, konieczna jest szersza edukacja oraz integracja usług opieki okulistycznej z systemami opieki zdrowotnej. Zgodnie z raportami BCLA CLEAR i zaleceniami WCO, nie ma jednej idealnej metody dla każdego. Kluczem jest wczesna edukacja, regularne badania i dobór rozwiązania, które pozwoli pacjentom zachować aktywność i jakość życia w wieku dojrzałym.
Literatura
Artykuł opracowano na podstawie serii raportów BCLA CLEAR Presbyopia (2024) oraz dokumentów Światowej Organizacji Zdrowia i Światowej Rady Optometrii:
- World Report on Vision 2019, World Health Organization (WHO), dostęp: 2024.
- Wolffsohn J.S., et al. BCLA CLEAR Presbyopia: Definitions. Contact Lens and Anterior Eye, 2024.
- Markoulli M., et al. BCLA CLEAR Presbyopia: Epidemiology and impact. Contact Lens and Anterior Eye, 2024.
- Global population projections 2020-2050, United Nations / Essilor internal analysis (szacunki dot. 4 mld osób z prezbiopią).
- Davies L.N., et al. BCLA CLEAR Presbyopia: Mechanism and optics.
- Brooke Hutchins, Byki Huntjens, Patients’ attitudes and beliefs to presbyopia and its correction, Journal of Optometry, 2021 (dot. oczekiwań pacjentów co do wczesnej informacji).
- Harvey, B. (2023). Conferences: On trend with contact lenses, Optician Online (dane o 11% świadomości pacjentów).
- Wolffsohn J.S., et al. BCLA CLEAR Presbyopia: Evaluation and diagnosis.
- Morgan P.B., et al. BCLA CLEAR Presbyopia: Management with contact lenses and spectacles.
- Vijay Kumar Yelagondula et al., Near vision impairment and effective refractive error coverage…, Clinical and Experimental Optometry, 2024.
- Craig J.P., et al. BCLA CLEAR Presbyopia: Management with corneal techniques.
- Schnider C., et al. BCLA CLEAR Presbyopia: Management with intraocular lenses.
- Naroo S.A., et al. BCLA CLEAR Presbyopia: Management with scleral techniques…
- Adaptacja i tłumaczenie grafiki: Piotr Mituś (oryg. Wolffsohn J.S., et al. BCLA CLEAR Presbyopia: Definitions. Contact Lens and Anterior Eye, 2024.)

